Категорія: Ендокринологія
-

Лікування гормональних розладів
Гормональна система контролює основні функції організму: ріст і розвиток, обмін речовин, репродукцію, адаптацію до стресів і підтримання сталості внутрішнього середовища. Порушення вироблення гормонів призводять до різних патологічних станів, від щитоподібної дисфункції та цукрового діабету до синдромів недостатності надниркових залоз і статевого дисбалансу. Замісна і коригувальна гормональна терапія спрямована на відновлення нормального рівня гормонів, усунення симптомів…
-
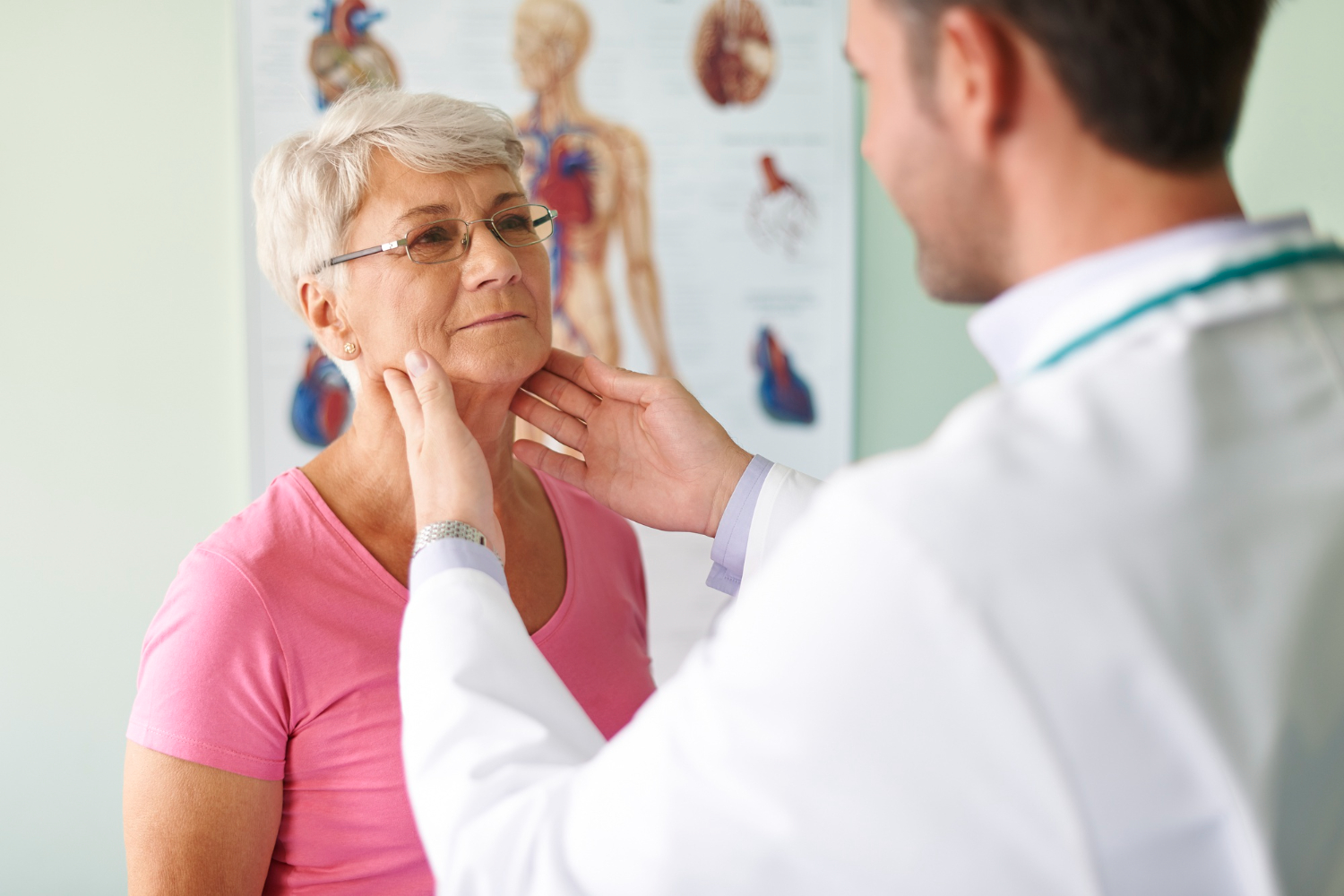
Діагностика ендокринних порушень
Ендокринна система регулює обмін речовин, ріст, репродукцію та адаптацію організму до стресів. Порушення роботи залоз внутрішньої секреції – щитоподібної, підшлункової, надниркових залоз і гіпофіза – можуть призводити до серйозних захворювань. Щоб вчасно виявити збій у виробленні гормонів, лікарі застосовують поєднання клінічної оцінки, лабораторних досліджень та інструментальної візуалізації. Тільки комплексний підхід дає змогу точно визначити тип…
